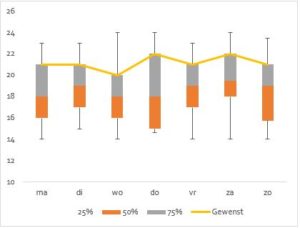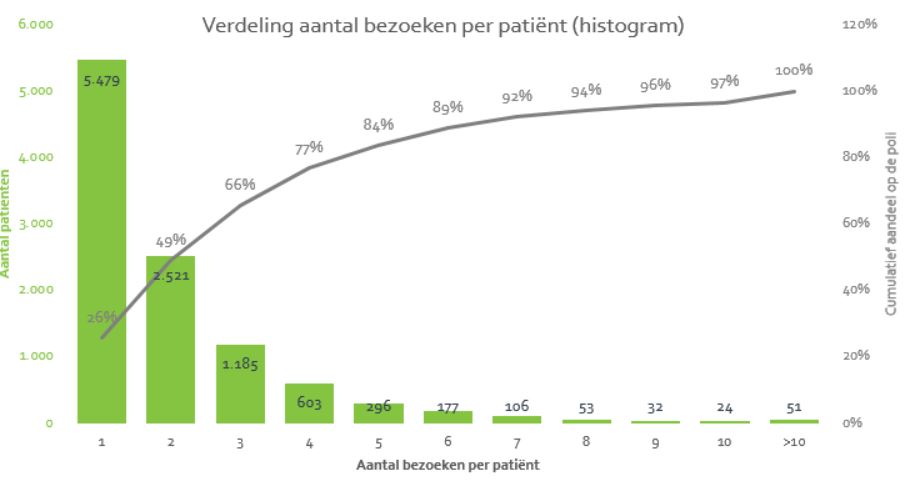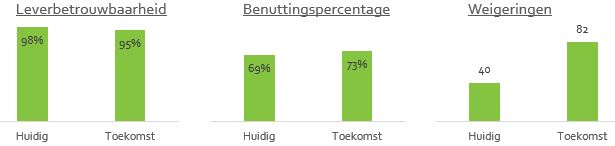
Grafische weergave van scenario’s
De zorg stuurt vaak op benutting van een afdeling. De benutting is goed vast te stellen en lijkt vaak een goede maatstaf. Toch zijn er een aantal mitsen en maren bij sturen op benutting. Veel ziekenhuizen hebben één norm voor bijvoorbeeld de benutting van verpleegafdelingen, vaak rond de 80%. Deze benutting is voor de ene afdeling makkelijk haalbaar en voor de andere afdeling niet. En ook zijn er afdelingen met lage benutting die relatief vaak patiënten weigeren. Hoe komt dat?
Eenzijdig sturen op benutting kent ook nadelen. Er zijn afdelingen die omwille van de hoge benutting minder sturen op ontslag dan mogelijk is. Daarnaast is er soms ook de administratieve beddensluiting en -opening om een hoge benutting te krijgen terwijl het aantal verpleegkundigen ongewijzigd blijft.
Doos met Ballen
Een mooie metafoor is de afdeling te vergelijken met een ‘doos’ en de op te nemen patiënt is dan een ‘bal’. Als de doos erg klein is en de ballen erg groot dan wordt duidelijk dat een grote bal snel niet meer past terwijl er wel ruimte lijkt te zijn. De vulling van de doos is laag en toch past het niet. Als de doos erg groot is en de balletjes zeer klein, dan kan er nog wel wat bij ook als de doos bijna vol is. De vulling van de doos is hoog en een extra bal past prima.
De Bruin heeft een mooi artikel geschreven waarin de relatie tussen aantal bedden, ligduur, weigerkans en bedbezetting beschreven wordt. Uit het voorbeeld met de doos en ballen en het artikel van De Bruin wordt duidelijk dat alleen benutting niet de juiste maatstaf is. Kleine afdelingen met lange ligduur halen lang niet de gewenste benutting terwijl dit voor grote afdelingen eenvoudig is. Wat is dan wel een oplossing?
Sturen op lagere weigerkans (hogere betrouwbaarheid)
Omwille van de doorstroom van patiënten naar de juiste plek is het sturen op een voldoende betrouwbare opnamecapaciteit belangrijker dan hoge benutting. De betrouwbaarheid van de opnamecapaciteit kun je uitdrukken als de kans dat een patiënt opgenomen kan worden. Deze kans valt te berekenen samen met de verwachte benutting. Zoals eerder gezegd zijn kleine afdelingen ongunstig wat betreft de benutting en opname betrouwbaarheid. Een kleine afdeling zou mijns inziens zoveel mogelijk samenwerking moeten zoeken met andere afdelingen om die nadelen af te vangen (of zelfs samengaan!?). Als de afdeling belangrijk is in het proces (denk aan een kleine IC) en samenwerking lukt niet, dan is het sturen op hoge benutting zelfs nadelig. Denk alleen al aan een OK die niet doorgaat vanwege een volle IC.
Vaststellen betrouwbare opnamecapaciteit
In de Excel bijlage (gebaseerd op Erlang B) kan per patiëntgroep het aantal opnames en ligduur ingevuld worden. Over het totaal wordt samen met het aantal beschikbare bedden uitgerekend wat de weigerkans is. Het kan voorkomen dat een lage weigerkans vereist is (bijvoorbeeld bij een CCU) of dat een hoger percentage weigeringen acceptabel is (vanwege voldoende alternatieven in de buurt). Dit percentage is geheel afhankelijk van de eigen situatie. Als een hoger percentage weigeringen acceptabel is, dan kan ook een financiële afweging gemaakt worden. Zolang de inkomsten door extra opnames hoger zijn dan de extra kosten, dan loont het financieel om een lagere weigerkans na te streven. En helemaal interessant is om voor het hele proces de weigeringen en betrouwbaarheid vast te stellen zodat je kunt bijsturen volgens de stappen van TOC.